

OEC自身細胞移植半癱男Darek Fidyka能走路
作者:尹德瀚╱綜合報導 | 中時電子報 – 2014年10月22日
中國時報【尹德瀚╱綜合報導】
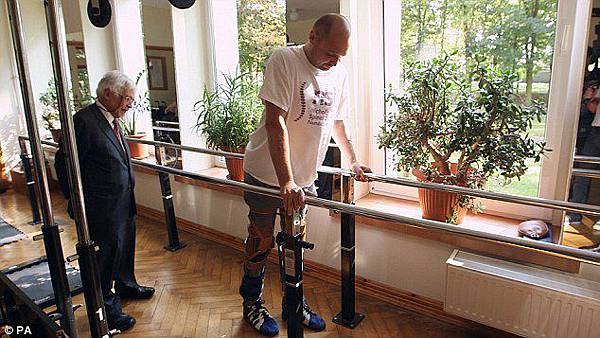
因刀傷導致半身癱瘓的保加利亞男子費德卡(Darek Fidyka),在醫師將取自其鼻腔的細胞移植到其骨髓之後,目前靠輔助架已能行走。費德卡據信是史上第一位藉細胞移植而恢復脊髓功能的病患,其治療過程業經發表於醫學期刊《細胞移植》。
費德卡現年38歲,2010年遭人持刀攻擊,背部受多處刀傷,導致其脊髓被切斷,胸部以下完全癱瘓。2013年起,英國倫敦大學學院萊斯曼教授與波蘭若克羅大學醫院合組治療團隊,為費德卡進行治療。
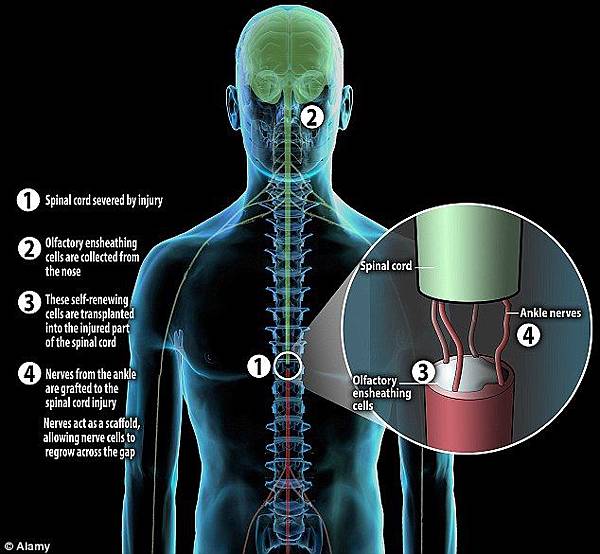
治療團隊從費德卡的鼻腔摘取一個主管嗅覺的嗅球(Olfactory bulb),放在培養皿中培養成嗅鞘細胞(OEC:Olfactory Ensheathing Cells),達到一定數量後,以微注射方式將OEC與嗅神經成纖維細胞(ONF:Olfactory Nerve Fibroblast)注入費德卡脊髓被切斷部位的上下方,從而建立一座神經橋。
OEC係分布於周邊與中央神經系統的細胞,與ONF組成從鼻黏膜通到嗅球的神經纖維束,如果神經纖維束受損,會被新的取代並重新進入嗅球,在這個過程中,OEC具有協助重新打開嗅球的重要功能,因此萊斯曼相信,移植OEC到受損的脊髓可能使斷掉的神經纖維重新生長。
萊斯曼說,移植取自於自身的神經細胞以修復脊髓的技術,之前用於動物研究以有多年,但合併使用OEC與ONF尚屬首例,兩者合作似乎行得通,但其互動機制還不明朗。
萊斯曼宣稱,他相信這種治療是一大突破,隨著其未來發展,對於目前因脊髓受傷而失能的人,將產生劃時代的改變。專家說,這個個案帶來新希望,但還需要更多研究,才能確定是否能造福更多人。
未來3至5年,萊斯曼計畫以上述技術治療3至5名病患。
Scientists from University College London(UCL)pioneered the breakthrough procedure.
It was designed to enable Darek Fidyka to walk again, after his spinal cord was sliced in half during a stabbing four years ago, leaving him paralysed below the waist.
The procedure involved transplanting Olfactory ensheathing cells – or OECs – from the nose to the spinal cord.
OECs assist the repair of damaged nerves in the nose that transmit smell messages to the brain.
The cells were transplanted into the spinal cord, using 100 micro injections across the site of the injury.
A small piece of nerve tissue, which was taken from the ankle, was grafted onto the 'gap' in the spinal cord to act as a scaffold for the spinal neurons to extend, as guided by the OECs.
This enabled the ends of severed nerve fibres to grow and join together – something that was previously thought to be impossible.
Three months after the operation, Mr Fidyka began to gain muscle in his left leg and regained sensations in it, such as hot and cold, and pins and needes.
A year later, he is able to walk again, with the aid of parallel bars.
(Read more: http://www.dailymail.co.uk/sciencetech/article-2800988/world-man-spinal-cord-severed-walks-paralysed-fireman-recovers-thanks-uk-research.html#ixzz3GpRIk786)